Консервативные методы лечения контрактуры Дюпюитрена без операции и в каких случаях необходимо хирургическое вмешательство
Контрактура Дюпюитрена (народные названия: «щёлкающий палец», «французская болезнь») – изменение структуры ладонного апоневроза. Поражение участка сухожильной пластины, состоящей из эластичных коллагеновых волокон, приводит к деформации кисти, создаёт проблемы при выполнении простых действий. Ограничение пассивных движений в области ладони, рубцевание сухожильной ткани, ограничение подвижности 4 и 5 пальцев – признаки развития патологического процесса.
Такое заболевание, как контрактура Дюпюитрена, менее распространено, чем остеохондроз или артроз коленного сустава. Многие пациенты, столкнувшиеся с фиброзным перерождением сухожильной ткани, не подозревали, что существует подобная патология. Людям разного возраста пригодится информация о симптомах, причинах развития контрактуры Дюпюитрена, лечении без операции и хирургическом методе устранения рубцов.
Содержание статьи:
Что это такое
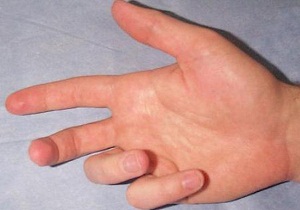
Контрактура – это резкое ограничение пассивных движений, отсутствие возможности согнуть/разогнуть проблемную зону. Патология делится на неврогенную (активную) и структурную (пассивную).
Контрактура возникает на фоне болевого синдрома, рубцевания тканей, болезней суставов и мышц. Ладонный апоневроз – это сухожильная пластина в средней части ладони. Фиброзное рубцевание участка, лишённого нервов и кровеносных сосудов, нарушает подвижность пальцев (чаще, безымянного и мизинца), ухудшает внешний вид кисти, нарушает функциональность поражённого участка.
В большинстве случаев заболевание развивается на правой руке, реже рубцевание затрагивает обе ладони. Минимальный процент пациентов сталкивается с контрактурой Дюпюитрена на подошвенной части стопы. Основная категория больных – мужчины возрастом от 40 лет.
Французский хирург Гийом Дюпюитрен в 19 веке предложил хирургический метод лечения рубцовых изменений в ладонном апоневрозе. По этой причине патология носит название «контрактура Дюпюитрена».
Причины возникновения
Заболевание развивается при поражении тканей ладонной фасции. Склеротические процессы вызывают фиброзное рубцевание сухожильной пластины, защищающей нервы, сосуды, ткани кисти. Ладонный апоневроз также участвует в сгибательно-разгибательных движениях. Любые повреждения этого участка нарушают подвижность кисти. Если контрактура Дюпюитрена развивается в области подошвы, пациенту сложно передвигаться: невозможно стать на полную стопу.
Учёные выяснили, что заболевание развивается на фоне генетической предрасположенности при наличии особого гена. При отсутствии отрицательного воздействия болезнь «дремлет», под действием определённых факторов ген активизируется, запускается патологический процесс.
Узнайте подробности о первых признаках и характерных симптомах болезни Бехтерева у женщин.
О том, как лечить гигрому стопы народными средствами в домашних условиях прочтите по этому адресу.
Рубцовые изменения в ладонном апоневрозе развиваются в следующих случаях:
- злоупотребление спиртным, табакокурение;
- тяжёлый физический труд на протяжении длительного отрезка времени с нагрузкой на кисти;
- сахарный диабет, тиреотоксикоз (проблемы со щитовидной железой);
- тяжёлые печёночные патологии хронической формы, среди них – вирусный гепатит С;
- эпилепсия;
- травмирование кисти или стопы;
- шейный остеохондроз.
Признаки и симптомы
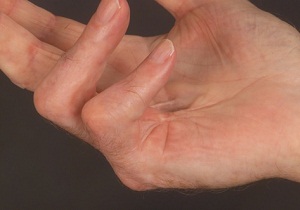
Как распознать начало патологического процесса в сухожильной пластине? Хорошо ли заметны признаки заболевания на ранней стадии?
Как и многие суставные патологии, начало фиброзного рубцевания проходит практически незаметно:
- при первой степени у основания мизинца и безымянного пальца возникает небольшой узелок;
- двигательная функция кисти сохранена, визит к врачу не входит в планы большинства мужчин, обнаруживших непонятное образование.
При отсутствии терапии болезнь прогрессирует, признаки более заметны:
- при второй стадии сложно сгибать и разгибать палец, негативные процессы протекают в среднем запястно-фаланговом суставе;
- чем сильнее прогрессирует патология, тем больше сгибаются 4 и 5 пальцы (невозможно распрямить поражённые суставы);
- при третьей стадии заболевания рубцевание затрагивает также ногтевую фалангу, фиброзные изменения появляются на ладонной поверхности безымянного пальца и мизинца. Дефицит сгибания пальцев – 30–90 градусов;
- при тяжёлой стадии кожа на ладонях сохнет, возникают трещины, сложно сгибать/разгибать пальцы и кисть, часто снижается чувствительность;
- характерное полусогнутое положение кисти специалисты называют «рука акушера». Деформация нарушает функционирование конечности, снижает трудоспособность;
- при четвёртой, самой тяжёлой степени заболевания, дефицит сгибания достигает угла 90 градусов и более, возникают поражения нервных волокон, сосудов, пальцы практически не двигаются, часто немеют. В запущенных случаях иногда встаёт вопрос об ампутации поражённых сегментов.
[note]Информация для пациентов! В молодом возрасте течение острое, негативные изменения развиваются на протяжении короткого периода времени. После сорока лет болезнь принимает вялотекущий характер, рубцевание сухожильной ткани происходит медленными темпами, симптоматика менее выражена. Опасность патологических изменений – на определённом этапе поражение ладонного апоневроза становится необратимым.[/note]
Диагностика
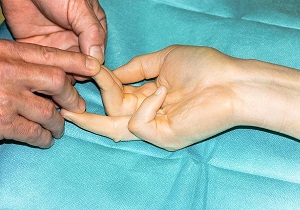
Выявление признаков контрактуры Дюпюитрена – повод для визита к хирургу-ортопеду. Доктор проанализирует негативную симптоматику, установит степень поражения ладонного апоневроза или сухожильной ткани стопы.
Подтвердить диагноз, уточнить степень повреждения ладонной фасции помогает рентгенография и УЗИ области кисти. Заболевание имеет характерные симптомы, диагностика редко вызывает проблемы.
Общие правила и методы лечения
Характер терапии зависит от стадии патологии, на которой пациент обратился за врачебной помощью. В запущенных случаях рекомендовано оперативное вмешательство, на первой и второй стадии контрактуры Дюпюитрена хороший эффект даёт консервативная терапия.
Варианты терапии без операции
При обследовании поражённого участка ладони или стопы врач определят степень тяжести патологии. Если пациент пришёл к хирургу или ортопеду вовремя, на первой и второй стадии заболевания, в большинстве случаев достаточно консервативных методов.
Задача пациента – точно выполнять рекомендации врача, особенно, при выявлении патологии в молодом возрасте. У мужчин 25–30 лет рубцовое поражение сухожильной ткани быстро прогрессирует, неправильные действие, отказ от некоторых методов лечения быстро переводят контрактуру Дюпюитрена в третью и, даже, четвёртую стадию, грозящую инвалидностью.
Посмотрите примерный рацион и узнайте об основных правилах питания при подагре ног.
О возможных осложнениях после эндопротезирования коленного сустава и их лечении прочтите в этой статье.
Перейдите по ссылке http://vseosustavah.com/bolezni/osteohondroz/ortopedicheskaya-podushka.html и ознакомьтесь с информацией о пользе ортопедической подушки при остеохондрозе шейного отдела позвоночника.
Основные методы лечения:
- новокаиновые блокады с применением гормональных препаратов (Кеналог, Дипроспан). Процедура уменьшает болезненные ощущения при тяжёлой стадии рубцевания сухожильной ткани;
- инъекции в ладонный апоневроз для устранения фиброзных тяжей, восстановления эластичности и функциональности поражённого участка (применяется фермент коллагеназа);
- тёплые ванночки с ромашкой, морской солью, хвойным эликсиром для кистей и пальцев;
- электрофорез с раствором коллализина или наружное нанесение препарата. Процедура предупреждает рубцевание сухожильной ткани в области ладоней и стоп;
- сеансы физиотерапии. Эффективные методики: парафиновые и озокеритовые аппликации, УВЧ, электрофорез с новокаином;
- компрессы с препаратом Ронидаз. Лекарственное средство в порошке наносится на чистую влажную ткань, прикладывается в проблемной зоне на 10–16 часов. Длительность терапевтического курса – от 14 до 60 дней;
- лечебная гимнастика для поражённых ладоней и пальцев. Специальные упражнения повышают эластичность ладонной фасции, предупреждают рубцевание суставов;
- регулярный массаж кистей и подошвенной части стоп;
- наложение лангетной повязки для выпрямления деформированных пальцев. Процедура проводится вечером.
[note]Важно! Отказ от курения, чрезмерного употребления алкоголя улучшает прогноз при консервативном лечении контрактуры Дюпюитрена. Параллельно с устранением негативной симптоматики при рубцевании сухожильной ткани проводится терапия хронических патологий. Важно изменить ритм жизни, отказаться от профессиональной деятельности с постоянной нагрузкой на кисти. При «сидячей» работе важно больше двигаться, каждый два часа делать гимнастику для кистей и пальцев. Вечером полезен массаж с питательным кремом.[/note]
Когда необходимо хирургическое вмешательство
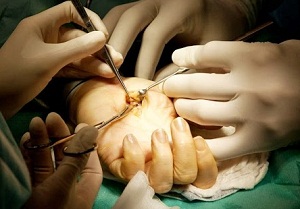
Консервативное лечение контрактуры Дюпюитрена не всегда бывает эффективным. Физиотерапия, обезболивающие составы, лечебная гимнастика нередко лишь замедляют прогрессирование патологии. Даже при второй стадии заболевания возможны рецидивы.
Радикальное избавление от фиброзного рубцевания – это хирургическое лечение. Характер операции зависит от степени поражения ладонного апоневроза. Показания к хирургическому лечению – третья и четвёртая стадия патологии.
Во время операции хирург частично или полностью удаляет рубцовую ткань. Объём области, подлежащей иссечению, определяется характером анатомо-функциональных нарушений. После операции проводится восстановительное лечение с применением физиотерапии, массажа, специальных упражнений для пальцев рук и кистей.
Профилактические рекомендации
Травматологи и ортопеды рекомендуют больше внимания уделять здоровью верхних конечностей, не нагружать руки сверх меры. Если характер работы предполагает постоянную нагрузку на кисти (штукатуры, маляры, грузчики, рабочие других строительных специальностей, ремонтники, специалисты, целый день печатающие на клавиатуре компьютера), важно находить время для отдыха, разминки, массажа рук.
Ещё несколько рекомендаций для профилактики рубцового поражения сухожилий:
- правильное распределение нагрузки на руки;
- своевременное, полное лечение травм, комплексный подход к реабилитации с обязательным выполнением комплекса ЛФК;
- контроль работы щитовидной железы, снижение негативной симптоматики при сахарном диабете;
- отказ от вредных привычек, ухудшающих здоровье костей, мышц, сухожилий, хрящевой ткани (курение, частое употребление алкоголя);
- упражнения для кистей, плечевого пояса, других отделов костно-мышечной системы;
- лечение шейного остеохондроза;
- отказ от малоподвижного образа жизни.
[note]Лечение контрактуры Дюпюитрена без операции проводится только на ранней стадии рубцевания сухожильной ткани. Нельзя откладывать визит к ортопеду или травматологу при выявлении подозрительных узелков около сустава 4 и 5 пальца, лёгком ограничении подвижности кисти. При прогрессировании патологии, потере функциональности ладоней поможет только хирургическое лечение. Чем тяжелее стадия контрактуры Дюпюитрена, тем выше риск инвалидности.[/note]
Что делать, когда на ладонях появляются узлы и пальцы рук не разгибаются? На вопросы ответит доктор травматолог — ортопед в следующем видео:

МАЛОИНВАЗИВНАЯ ИГОЛЬНАЯ АПОНЕВРОТОМИЯ ПРИ ЛЕЧЕНИИ КОНТРАКТУРЫ ДЮПЮИТРЕНА
Введение.
Распространенность контрактуры Дюпюитрена составляет около 3% среди населения разных стран и 11,8% среди всех зарегистрированных заболеваний кисти [9, 11]. Преимущественно это Европейские страны, на Африканском континенте и в Азии заболевание практически не распространено. Следует особо отметить, что заболеванию подвержены преимущественно мужчины трудоспособного возраста (92 — 96%) [6], при этом прогрессирующее течение болезни приводит к значительному нарушению функции кисти, ограничению тонкой профессиональной деятельности у 67% больных, а у 3% — к инвалидности [2, 3, 4].
Существует более сотни хирургических методик лечения больных с контрактурой Дюпюитрена отличающихся объемом операции, доступом и способом закрытия послеоперационной раны. Относительно объема вмешательства выделяют две группы операций – с удалением апоневроза или его частей (апоневрэктомия) и без удаления (апоневротомия)[]..
Субтотальная апоневрэктомия одна из наиболее популярных операций конца XX века. Суть операции заключается в практически полном иссечении ладонного апоневроза[]. При этом удаляют, как пораженные, так и интактные участки ладонной фасции.Данного рода операции относят к разряду сложных. Поэтому субтотальную апоневрэктомию должны выполнят кистевые хирурги в специализированных центрах с обязательным использованием микрохирургической техники. Основным плюсом операции является наиболее низкий процент рецидивов (около 10%) в группе наблюдений до 5 лет по сравнению с другими хирургическими методиками. К недостаткам следует отнести её техническую сложность, высокий риск интра- и после-операционных осложнений, а также длительный восстановительный период (до 20 недель)[].
Частичная и сегментарная апоневрэктомия являются альтернативой субтотальной, особенно у больных с тяжелой сопутствующей патологией[].. Частичная апоневрэктомия подразумевает удаление всего пораженного участка ладонной фасции, а сегментарная иссечение лишь незначительных участков пораженной части ладонного апоневроза.
Существенным плюсом операций является их техническая доступность, меньшая травматичность, а также более короткий восстановительный период (около 3 недель). Основным и существенным недостатком является высокий риск рецидивов в сроки до 5 лет (около 40%)[].
Классической операцией при контрактуре Дюпюитрена является апоневротомия – предложенная и описанная самим ГийомомДюпюитреном еще в 1832 году[].Вмешательство предполагает лишь рассечение пораженных тяжей ладонного апоневроза на нескольких уровнях из небольших разрезов кожи скальпелем.Недостатками подкожного рассечения ладонного апоневроза скальпелем являются опасность повреждения сухожилий сгибателей и сосудисто-нервных пучков пальца, образование разрывов кожи в местах плотного сращения ладонного апоневроза с кожей, невозможность применения при тяжелых степенях заболевания и трудности в техническом исполнении при грубых рубцах и наличием узлов на ладони и пальцах, а также рецидивы заболевания[].
Нами разработана и внедрена в клиническую практику новая методика лечения больных с контрактурой Дюпюитрена – игольная апоневротомия. Суть методики заключается в чрескожном рассечении хорд пораженного ладонного апоневроза на нескольких уровнях из небольших проколов кожи иглами разного диаметра под местной инфильтрационной анестезией.
Анализ имеющихся публикаций показал, что по данной теме не существует русскоязычной литературы, описывающей технику операции, показания и возможные осложнения, а данные в зарубежных источниках разрозненны и малочисленны. Данный факт побудил нас написать статью, посвященную игольной апоневротомии – новой и перспективной методике лечения больных с контрактурой Дюпюитрена роль и место которой нам еще предстоит определить.
Материалы и методы
Наше исследование состоит из двух частей: первая – анатомическая и вторая – клиническая. Топографо-анатомическая часть работы включала исследование, выполненное на 23 верхних конечностях 12 нефиксированных трупов (9 мужчин и 3 женщины), умерших в возрасте от 38 до 73 лет в результате травм и заболеваний, не связанных с патологией верхней конечности.
В первой части исследования изучали, прежде всего, оптимальные доступы к ладонному апоневрозу и технические приемы выполнения игольной апоневротомии. Пристальное внимание уделяли особенностям топографии важных анатомических образований кисти (сосуды, нервы, сухожилия) относительно ладонного апоневроза и возможные риски их повреждения иглой из различных доступов.
Оптимальные доступы к ладонному апоневрозу.Первым этапомизмеряли размеры кисти. В частности, длину и ширину кисти и ладони определяли соответственно от середины передней луче-локтевой линии до конца ногтевой фаланги III пальца и до уровня головок пястных костей (длина ладони). Эти данные использовали в дальнейшем при разработке принципов предоперационного планирования и техники формирования предложенных доступов к ладонному апоневрозу.Вторым этапом определяли оптимальные доступы к апоневрозу и оценивали риск повреждения анатомических образований (сосудов, нервов, сухожилий). Для этого выполняли разметку ладонной поверхности кисти вдоль лучей апоневроза. По этим меткам выполняли чрескожную апоневротомию. После этого препарировали кисть и прослеживали все анатомические образования. Определяли их целостность на всем протяжении. С этой целью ладонная поверхность кисти была условно разделена нами на четыре зоны различного цвета. К первой зоне (желтая), мы относили ладонную поверхность кисти от основания ладонного апоневроза до перпендикуляра, проведенного от первого межпальцевого промежутка к локтевому краю кисти.Вторая зона (зеленая) располагается от окончания первой и до начала кольцевидной связки А1. Третья зона (красная) распространяется на всем протяжении кольцевидной связки А1. К четвертой зоне (желтая) мы отнесли ладонную поверхность пальцев (рис. ).
Рис. 4. Схема разделения ладони на зоны:а) внешний вид кисти с нанесенными линиями-ориентирами: 1 — линия от первого межпальцевого промежутка перпендикулярно локтевой поверхности кисти, 2 – дистальная ладонная складка, 3,4,5 – линии от II,III,IV,V межпальцевых промежутков к основанию ладони, 6 – средняя ладонная складка, 7 – проксимальная ладонная складка;б) внешний вид кисти с разметкой выделенных IV зон.
Данное разделение кисти на зоны различного цвета обусловлено потенциальной вероятностью повреждения тех или иных анатомических образований. Зеленая – минимальный риск, желтая – средней степени, а красная – высокий. Так, например, в первой зоне (желтой) существует риск повреждения поверхностной ладонной дуги и моторной ветви срединного нерва, однако вероятность этого не высока (рис. ).
Рис. . Проекционные линии и схема расположения моторной ветви срединного нерва (запретная зона) на ладони: а – проекция запретной зоны на ладонной поверхности кисти; б – схема деления срединного нерва в запретной зоне; в – анатомический препарат, 1 – поверхностная ладонная дуга, 2 – моторная ветвь срединного нерва, 3 – общие пальцевые артерии.
Во второй зоне (зеленая) риск повреждения каких – либо анатомических образований крайне низок. Это связано с тем, что сосудисто-нервные пучки уже разделились на многочисленные пальцевые ветви и проходят около ладонного апоневроза, не вплетаясь, и не пересекая его. Сухожилия сгибателей находятся вне костно-фиброзных каналов и поэтому достаточно подвижны. Так при случайном попадании в них иглой происходит её соскальзывание по гладкой поверхности сухожилий и при этом они смещаются в сторону, что исключает возможность их полного повреждения. Хотя частичные и краевые повреждения при грубой технике выполнения игольной апоневротомии не исключены.
Третья зона (красная) – наиболее опасная по риску повреждения сухожилий сгибателей и сосудисто-нервных пучков. Это связано с тем, что сухожилие поверхностного и глубокого сгибателей проходят в плотном костно-фиброзном канале, кольцевидная связка А1 плотно фиксирует их не давая возможности смещаться при случайной попадании в них иглой особенно при перпендикулярном введении относительно ладонной поверхности кисти. Во время операции в данном месте мануально ощущается натяжением тканей и хирург ошибочно можно принять эти сухожилия за рубцово-измененный тяж и пересечь их. Также в этой зоне возможны различные варианты топографии сосудисто-нервных пучков относительно ладонного апоневроза (см. стр. №__), что создает дополнительную угрозу для их повреждения даже при прецизионной технике выполнения игольной апоневротомии (рис. ).
Рис. . Возможные осложнения при грубой технике игольной апоневротомии в третье зоне (красной): а – повреждение сухожилий поверхностного и глубокого сгибателей в проекции кольцевидной связки А1 иглой 1,2 мм (G18) (препарат левой кисти, протокол 12); б – повреждение собственного локтевого сосудисто-нервного пучка иглой 0,8 мм (G21) (препарат правой кисти, протокол 5).
На пальцах в четвертой зоне (желтая) существует риск повреждения собственных пальцевых нервов и сухожилий, поэтому все манипуляции должны быть максимально аккуратными.
Клиническая часть исследования включала655 игольных апоневротомий у 535 больных (434 мужчины, 101 женщина) в период с 2008 г. по 2017 г. Средний возраст больных составлял 56 лет (от 24 до 83 лет). Контрактура Дюпюитрена I степени была выявлена в ____ случаях (18 %); II – в __(25 %);IIIв __(32,9%);IVв __(24,1%) (рис.).При этом луч ладонного апоневроза I пальца был поражен в 11 случаях (0,7%);II – в 51 (3,3%);III — в 235 (15,4%);IV — в 745 (48,7 %);V — в 487 (31,9%); поражение двух и больше лучей на одной кисти было зафиксировано в 208 случаях (13,6%), а поражение обеих кистей одновременно — у 120 больных.
ЗДЕСЬ ДИАГРАММА С ДАННЫМИ, РИС.
Методика выполнения игольной апоневротомии.
Чрескожная (игольная) апоневротомия – разновидность апоневротомии выполняемая из проколов кожи специальными иглами малого диаметра от 0,5 до 1,2 мм с обязательным предоперационным использованием высокочастотной допплерографии.
Суть методики заключается в чрескожном рассечении хорд пораженного ладонного апоневроза на нескольких уровнях при помощи специальных игл диаметром от 0,5 до 1,2 мм под местной инфильтрационной анестезией (рис.).
Рис.. Принципиальная схема игольной апоневротомии (Ch.Eaton, 2012): а) рассечение тяжа ладонного апоневроза на нескольких уровнях; б) редрессация и устранение сгибательной контрактуры.
Для снижения риска интраоперационного повреждения сосудисто-нервных пучков обязательным является уточнение их топографии относительно рубцово-измененных лучей ладонного апоневроза при помощи высокочастотной допплерографии. Перед операцией намечаются точки свободные от сосудов, вне образовавшихся зон ишемии белого цвета от максимального разгибания пальца, вне складок и узлов на ладони, а также участков кожи плотно спаянных с ладонным апоневрозом. Местную инфильтрационную анестезию осуществляют, вводя анестетик на всем протяжении рубцово-перерожденного тяжа из одного – двух проколов, производя гидропрепаровку кожи от от рубцово-измененного луча ладонного апоневроза. Точки введения анестетика соответствуют портам, намеченным для введения игл.При каждом вколе иглы строго контролировали глубину прокола для исключения повреждений сухожилий сгибателей. Обязательно периодически просили больного согнуть и разогнуть палец. При попадании в сухожилие игла смещалась при активных движениях пальца. Опасной зоной для выполнения апоневротомии является участок кожи в проекции кольцевидной связки А1. Сухожилия сгибателей в этом месте фиксированы в канале и их можно легко повредить при рассечении лучей апоневроза. Также существует риск повреждения пальцевых нервов. При контакте иглы с оболочкой пальцевого нерва больной ощущал «прострел тока» в палец, что служило для нас сигналом опасности повреждения пальцевого нерва. При рассечении тяжей ладонного апоневроза концы игл перемещают в трех плоскостях – вертикальной, горизонтальной и сагиттальной, движения иглы не превышает 2 – 3 мм.Среди всего разнообразия в эксперименте мы выявили два наиболее оптимальных для пересечения рубцово-измененных тяжей ладонного апоневроза. Первый способ – движения иглой осуществляются в виде «маятника». Применяется в основном для пересечения тонких и плоских тяжей. При втором способе движения иглы имитируют «швейную машинку». Данный способ имеет преимущества при рассечении толстых тяжей и узлов (рис.).
Рис.. Методики и плоскости рассечения ладонного апоневроза:
а) движения иглы в виде «маятника»; б) движения в виде «швейной машинки»; в) рассечение тяжей в — вертикальной, г) – в горизонтальной.
Послеоперационное лечение после игольной апоневротомии.
Послеоперационное ведение больных после игольной апоневротомии имеет свои особенности в зависимости от степени заболевания, диаметра используемых игл и наличия разрывов кожи после устранения контрактуры.
Сразу после операции больным накладывают асептическую повязку (при использовании игл большого диаметра G18) или пластырную наклейку (при использовании игл малого диаметра, G25) на сутки. У больных с крайней IV степенью заболевания (ограничение разгибания пальца больше 1600) после операции кисть иммобилизируют гипсовой лонгетной повязкой от средней трети предплечья до кончиков пальцев вовлеченных в патологический процесс в течение 5-7 дней. Перевязки в этот период не выполняли.
При I и II степенях заболевания и отсутствии разрывов кожи после устранения контрактуры больным разрешают бытовую нагрузку на кисть уже сразу после операции (прием пищи, одевание, личная гигиена и т.п.).При отсутствии воспаления и выраженного отека кисти больному разрешают пользоваться рукой без ограничений. При наличии гематомы и выраженного отека кисти необходимо рекомендовать ограничение физических нагрузок на оперированную конечность в течение 3-5 дней. Как правило, в течение этого времени отек спадает, а кисть полностью восстанавливает работоспособность (рис. 6).
Рис. 6. Внешний вид кисти больного М. 46 лет на следующий день после игольной апоневротомии по поводу контрактуры Дюпюитрена II степени: а) до операции; б) сразу после операции; в) через сутки после игольной апоневротомии (раны от проколов иглой диаметра G25 зажили).
При тяжелых степенях заболевания (III, IV степень) и отсутствии разрывов кожи после устранения контрактуры больным так же сразу разрешают бытовую нагрузку на кисть. После операции не редко возникает боль в пястно-фаланговых и межфаланговых суставах после редресации, что требует назначения нестероидных противовоспалительных препаратов. Обычно мы рекомендуем принимать таблетки АРКОКСИА 60mg (по 1 таблетке 2 раза в день при боли, 1-2 дня). Этот препарат не только купирует боль, но и обладает противовоспалительным и противоотечным действиями. Также рекомендуем использовать лед и возвышенное положение конечности для предотвращения отека и уменьшения боли. При возникновении послеоперационного отека кисти и наличия гематомы необходимо ограничение физических нагрузок на оперированную конечность в течение 5-9 дней.
Как правило, в течение этого времени отек спадает, а кисть полностью восстанавливает работоспособность. При возникновении трещин или мелких повреждений кожи во время операции — нужно обрабатывать их растворами антисептиков. При глубоких трещинах и разрывах кожи ладони необходимо использовать гель актовегин 20% ежедневно до полного их заживления (5-10 дней).
При тяжелых степенях заболевания во время операции не всегда удается полностью устранить контрактуру суставов пальцев. В среднем после игольной апоневротомии степень суммарной коррекции контрактуры в суставах одного пальца составляет около 900 градусов. Это связано с дефицитом кожи и формированием артрогенной контрактуры пястно-фалангового и межфаланговых суставов длительно находящихся в положении сгибательной контрактуры. У пациентов, которым не удалось полностью устранить контрактуру пястно-фаланговых и межфаланговых суставов, в послеоперационном периоде применяли специально разработанный комплекс реабилитационных мероприятий. Он включал в себя улучшение характеристик кожи ладонной поверхности кисти при помощи местного применения увлажняющих кремов для рук, специальных упражнений лечебной физкультуры, физиопроцедур (парафиновые аппликации, фонофорез с препаратом ФЕРМЕНКОЛ), а также этапной редрессации пястно-фаланговых и межфаланговых суставов при помощи съемных ладонных гипсовых лонгет, используемых в ночное время. Курс физиотерапевтического лечения начинали сразу после спадания отека и заживления кожных ран.
Применение описанного комплекса процедур способствовало этапному растяжению кожи ладони и постепенному устранению контрактуры пястно-фаланговых и межфаланговых суставов. Такой комплексный подход позволял достичь отличных результатов даже в самых запущенных случаях заболевания (рис. 7).
Рис. 7. Внешний вид правой кисти больного Н., 32 лет с контрактурой Дюпюитрена IV степени: а,б) до операции; в) сразу после операции; г) через сутки после игольной апоневротомм (раны от проколов иглой диаметра G25 зажили); д) начало физиотерапевтического лечения через 5 дней после операции и спадания отека (фонофорез с препаратом ФЕРМЕНКОЛ); е) 6 сутки после операции; ж) после 10 сеансов фонофореза препарата ФЕРМЕНКОЛ (19 сутки после операции); з,и) завершение реабилитационного лечения через 4 недели после операции (получено 14 сеансов фонофореза с препаратом ФЕРЕМЕНКОЛ).
Иммобилизация кисти после игольной апоневротомии
Иммобилизация после игольной апоневротомии имеет важное значение для коррекции остаточных контрактур в суставах пальцев кисти. Определить необходимость иммобилизации в послеоперационном периоде можно при помощи простого теста. Сразу после операции нужно попросить больного максимально разогнуть пальцы. При полном разгибании пальцев иммобилизация не нужна, в случае даже небольшого ограничения разгибания пальцев – иммобилизация необходима.
Иммобилизация оперированной конечности осуществляется только в ночное время (исключение IV степень заболевания с суммарным ограничением разгибания пальца больше 1600) при помощи индивидуальной гипсовой лонгеты, которую хирург изготовляет сразу после операции или на следующий день. Гипсовый лонгет накладывают по ладонной поверхности кисти от средней трети предплечья до кончиков пальцев вовлеченных в патологический процесс в положении умеренного сгибания в лучезапястном суставе (около 250) и максимального разгибания в пястно-фаланговом и межфаланговых суставах. Для иммобилизации проксимального межфалангового сустава предпочтительнее использовать индивидуальный отрез из ТУРБОКАСТА.
В тяжелых случаях в послеоперационном периоде каждые 2-3 дня нужно поэтапно увеличивать степень коррекции на несколько градусов до полного устранения контрактуры путем изготовления новых фиксаторов из гипса или термопластика.
Результаты.
Сроки наблюдения за пациентами составляют от 5 месяцев до 6 лет. Оценку результатов лечения выполняли по шкале qDASH. Отличные результаты лечения получены нами в 56,4 %, хорошие – в 28,1%, удовлетворительные в 10,4 %, неудовлетворительные – в 5,1% случаев Рецидивы заболевания выявлены у ___(39%), что соответствует средней мировой статистике. Разрывы и глубокие трещины кожи возникли в ___ наблюдениях (9%). Ятрогенное повреждение пальцевых нервов и артерий наблюдались в ___ случаях, (5,4%) а сухожилий сгибателей в ___случаях 0,25(%). Нагноение ран получено у ___ больных (1,7%).
Время нахождения в клинике составляло в среднем около 1-3 часов, что включает в себя консультацию, допплерографию и саму операцию. После этого пациенты лечились амбулаторно, получив соответствующие рекомендации. При отсутствии осложнений больным разрешалось пользоваться рукой в повседневной деятельности. Пациентам с 1-2 степенью контрактуры разрешалось приступать к профессиональной деятельности через 1-2 дня после операции, в то время как больным с III-IVстепенью контрактуры необходимо было выполнять комплекс физиотерапевтических процедур и специальные упражнения, применять лонгетную иммобилизацию кисти постоянно или в ночное время. У данной категории пациентов полное восстановление функции кисти происходило в среднем через 70 дней.
Обсуждение.
Большое разнообразие хирургических методик лечения больных с контрактурой Дюпюитрена говорит о том, что среди них нет той единственной и универсальной. При этом каждая из методик в отдельности имеет право на существование и свои показания в зависимости от конкретного клинического случая. Мы сравнили основные методики между собой. Критериями для сравнения были: 1) сроки госпитализации и восстановительного лечения; 2) риск осложнений; 3) вероятность рецидива заболевания; 3) необходимость в наблюдении врачом в послеоперационном периоде; 4) стоимость и сложность лечения; 5) вид анестезии; 6) возможность выполнения операции на двух руках одновременно; 7) продолжительность операции; 8) необходимость и продолжительность иммобилизации(таб. 1).
Таблица 1.
Сравнительная характеристика методик хирургического лечения контрактуры Дюпюитрена
Игольная апоневротомия Частичная апоневрэктомия Субтотальная апоневрэктомия Ферментная апоневротомия
Госпитализация — 1-3 суток 3-7 суток —
Восстановительный период 1-2 суток до 25 суток до 90 суток 5-25 суток
Риск осложнений менее 5% До 19% до 35% Менее 5%
Рецидив контрактуры в течение 5 лет 40-45% до 40% 8-10% 19%
в течение 2 лет
Необходимость в наблюдении врачом Нет 14 суток 14 суток 5-25 суток
Стоимость лечения низкая средняя высокая средняя
Сложность операции средняя средняя высокая низкая
Анестезия Местная Местная/
проводниковая Проводниковая/
общая местная
Операция на двух руках одновременно возможна нет нет нет
Оснащение Высокочастотныйдопплер, медицинские иглы разного размера Высокочастотный допплер, операционный микроскоп, кистевой набор микрохирургических инструментов Высокочастотный допплер, операционный микроскоп, анестезиологическое оборудование, кистевой набор микрохирургических инструментов Ферментный препарат, шприцы, иглы
Продолжительность операции 15-30 минут 30-45 минут 60-120 минут 10 минут
Иммобилизация Только при тяжелых степенях в ночное время до 3 мес. Постоянная иммобилизация до заживления ран. При тяжелых степенях в ночное время после снятия швов до 3 мес. Постоянная иммобилизация до заживления ран. При тяжелых степенях в ночное время после снятия швов до 3 мес. Этапная иммобилизация в ночное время с постепенным усилением разгибания пальцев до 3 мес.
— высокий показатель; — средний показатель; — низкий показатель.
Из таблицы хорошо видно, что каждая из методик имеет свои достоинства и недостатки по каждому из критериев оценки. Поэтому выбирая вид операции для каждого конкретного больного, нужно учесть основные параметры и отдать предпочтение методике наиболее удовлетворяющей пациента и врача.
При выборе варианта хирургического вмешательства мы учитываем возраст больного, наличие сопутствующей патологии, скорость прогрессирования и степень заболевания, а также геометрию ладонного апоневроза. Всем больным старше 70 лет мы рекомендуем выполнять малоинвазивное вмешательство, в связи с возрастными особенностями трофики кожных покровов и поэтому высоким риском послеоперационных осложнений, связанных с заживлением раны после субтотальной апоневрэктомии. У больных возрастной группы до 70 лет при наличии тяжелой сопутствующей патологии и противопоказаний к субтотальной апоневрэктомии (сахарный диабет со стойким повышением уровня глюкозы в крови, нарушение сердечного ритма и т.п.) также рекомендуем ограничиться малоинвазивным вмешательством. Далее оцениваем скорость прогрессирования заболевания. У всех больных с быстропрогрессирующим течением контрактуры Дюпюитрена (до 1 года) считаем обоснованным сразу выполнять субтотальную апоневрэктомии в связи с высоким риском раннего рецидива после игольной апоневротомии (в течение нескольких месяцев после вмешательства). Исключением является наличие тяжелых степеней заболевания (III, IV степень) и категорический отказ больного от выполнения субтотальной апоневрэктомии. При тяжелых степенях контрактуры наилучшие функциональные результаты получены при двухэтапном лечении. Первым этапом выполняем игольную апоневротомию постепенно в течение 1 – 2 месяцев устраняем контрактуру суставов или максимально уменьшаем степень контрактуры (до I – II степени), а потом при наличии прогрессирования процесса через 2 – 12 месяцев вторым этапом выполняем субтотальную апоневрэктомию. У больных с медленно- и средне- прогрессирующим патологическим процессом считаем обоснованным начинать лечение с игольной апоневротомии. Однако результаты лечения данной группы больных напрямую зависят от геометрии ладонного апоневроза. Лучистое поражение апоневроза является наиболее благоприятным для выполнения игольной апоневротомии, так как при нем достигается наилучший функциональный результат и риск развития рецидива заболевания более низкий в сравнении с другими вариантами перерождения ладонной фасции. Именно поэтому при лучистом поражении ладонного апоневроза игольная апоневротомия является операцией выбора (таб. 2).
Таблица 2.
Алгоритм выбора методики лечения больных с контрактурой Дюпюитрена
*ИА – игольная апоневротомия
При бугристом, пластинчатом и смешанном поражении ладонного апоневроза игольная апоневротомия всегда должна сопровождаться введением в узлы или в массив ладонного апоневроза препарата КЕНАЛОГ.
Каждая из методик оперативного лечения имеет свои достоинства и недостатки. Несомненным плюсом игольной апоневротомии является возможность выполнить операцию в день обращения, да еще и на двух руках одновременно. При этом больной практически не теряет трудоспособность и может приступить к работе практически на следующий день после вмешательства. Еще одним плюсом является минимальный риск осложнений даже у пациентов с тяжелой сопутствующей патологией и у больных пожилого и старческого возраста. Однако при наличии достоинств есть один существенный недостаток – высокая частота рецидивов заболевания в сравнении с субтотальной апоневрэктомией (выше в 4 раза). Несомненно, игольная апоневротомия является операцией выбора у больных пожилого и старческого возраста, а также у пациентов с тяжелой сопутствующей патологией и наличием противопоказаний к открытой операции или проводниковой анестезии. Также мы рекомендуем ее как подготовительный этап операции у молодых пациентов с тяжелыми степенями заболевания перед субтотальным удалением апоневроза.
В остальных случаях выбор методики операции должен решаться индивидуально с участием и хирурга и больного.
Заключение
Каждая из методик оперативного лечения имеет свои достоинства и недостатки. Несомненным плюсом игольной апоневротомии является возможность выполнить операцию в день обращения, да еще и на двух руках одновременно. При этом больной практически не теряет трудоспособность и может приступить к работе практически на следующий день после вмешательства. Еще одним плюсом является минимальный риск осложнений даже у пациентов с тяжелой сопутствующей патологией и у больных пожилого и старческого возраста. Однако при наличии достоинств есть один существенный недостаток – высокая частота рецидивов заболевания в сравнении с субтотальной апоневрэктомией (выше в 4 раза). Несомненно, игольная апоневротомия является операцией выбора у больных пожилого и старческого возраста, а также у пациентов с тяжелой сопутствующей патологией и наличием противопоказаний к открытой операции или проводниковой анестезии. Также мы рекомендуем ее как подготовительный этап операции у молодых пациентов с тяжелыми степенями заболевания перед субтотальным удалением апоневроза.
В остальных случаях выбор методики операции должен решаться индивидуально с участием и хирурга и больного.
Список литературы.
1. Белоусов А.Е. Реконструктивно-восстановительная хирургия / А.Е. Белоусов // Питер. — СПб., 1998. – 348 с.
2. Волкова A.M. Контрактура Дюпюитрена (Классификация, клиника, диагностика, лечение, диспансеризация) / A.M. Волкова, H.JI. Кузнецова // Метод. Рекомендации. Свердловск, 1986. — 19 с.
3. Волкова A.M. Хирургия кисти / A.M. Волкова // Свердловск. — 1993. — т. 2. — С. 10-58.
4. Воробьев В.Н. Контрактура Дюпюитрена и ее хирургическое лечение / В.Н. Воробьев // Вестн.хирургии. 1957. — №12. — С. 41-46.
5. Губочкин Н.Г. Избранные вопросы хирургии кисти / Н.Г. Губочкин, В.М. Шаповалов // НПО Профессионал. – 2008. – 288 с.: ил.
6. Губочкин Н.Г. Основы микрососудистой техники и реконструктивно-восстановительной хирургии / Н.Г. Губочкин, В.М. Шаповалов, А.В. Жигало // — СПб. – СпецЛит, 2009. – 119 с.: ил.
7. Жигало А. В. Особенности хирургической тактики лечения больных с тяжелыми степенями контрактуры Дюпюитрена: дис. … канд. мед.наук: 14.01.15 / Жигало Андрей Вячеславович. – СПб., 2010. – 111 с.: ил.
8. Микусев И.Е. Контрактура Дюпюитрена (вопросы этиологии, патогеназа и оперативного лечения) // — Казань, 2001. – 176 с.
9. Недохлебов В.В. Контрактура пальцев руки у вагоновожатых Харьковского электрического трамвая, как профессиональная болезнь // Тр. и материалы Первого Украинского института раб.медицины. – Харьков, — 1925. – Вып. 1. – С. 95-114.
10. Топалов П.Д. К этиологии, патогенезу и клинике контрактуры Дюпюитрена / П.Д. Топалов // Ортопед, травматол. — 1963. №12. — С. 3641.
11. Adrian E. Flatt, The Vikings and Baron Dupuytren’s disease Proc (BaylUniv Med Cent). 2001 October; 14(4): 378–384.
12. Berger A. Dupuytren’s disease: pathobiochemistry and clinical management / A. Berger, A. Delbruck, P. Brenner, R. Hinzmann // Springer-Velard. BerlinHeidelberg. — 1994. — 220 p.
13. Dupuytren G. – Retraction permanente des doigts, par suite d’une affection de l’aponevrosepalmaire. Leconsorales de Clinique Chirurgieale / G. Dupuytren // FaitesaL’Hotel-Dieu de Paris. — 1832. – 1. – P. 2-24.
14. Vesilind PJ. In search of Vikings. NationalGeographic. 2000;197:7–9.
44. Топалов П.Д. К этиологии, патогенезу и клинике контрактуры Дюпюитрена / П.Д. Топалов // Ортопед, травматол. — 1963. №12. — С. 3641.
57. Berger A. Dupuytren’s disease: pathobiochemistry and clinical management / A. Berger, A. Delbruck, P. Brenner, R. Hinzmann // Springer-Velard. BerlinHeidelberg. — 1994. — 220 p.
22. Губочкин Н.Г. Основы микрососудистой техники и реконструктивно-восстановительной хирургии / Н.Г. Губочкин, В.М. Шаповалов, А.В. Жигало // СПб. — СпецЛит, 2009. — 119 е.: ил.
16. Волкова A.M. Контрактура Дюпюитрена (Классификация, клиника, диагностика, лечение, диспансеризация) / A.M. Волкова, H.JI. Кузнецова // Метод. Рекомендации. Свердловск, 1986. — 19 с.
17. Волкова A.M. Хирургия кисти / A.M. Волкова // Свердловск. — 1993. — т. 2. — С. 10-58.
18. Воробьев В.Н. Контрактура Дюпюитрена и ее хирургическое лечение / В.Н. Воробьев // Вестн.хирургии. 1957. — №12. — С. 41-46.
КУДА ОБРАТИТЬСЯ ДЛЯ ОПЕРАЦИИ? В МОСКВЕ НЕСКОЛЬКО ТАКИХ КЛИНИК